Eyl 4, 2013 | Kızamık, Söz Hakkı
Aşı Yaptırmaya Mecbur Değilim Hareketi’nin Facebook sayfasında aşıyla ilgili gelen şu yoruma cevaben kaleme alınmıştır:
“Çocuklarınız yarın bir gün bulasiçi bir hastalığa yakalandığında hastaneye de gitmezsiniz o zaman sanırım :s bazı bulaşıcı hastalıkların ne ggibi komplikasyonlara sebep olduğunu bilseniz keşke. .. örneğin kızamik olduğunda hastalığı geçirdikten sonra virüsün vücutta kalarak SSPE’ye sebep olması gibi. .. bi araştırın derim. …”
Yüzlerce pediatri doktoru yetiştirmiş bir hocanın, Robert Mendelsohn’un kitabını önermek isterim size: Doktorunuza Rağmen Sağlıklı Çocuk Nasıl Yetiştirilir (How to Raise a Healthy Childe, In Spite of your Doctor)
“bazı bulaşıcı hastalıkların ne ggibi komplikasyonlara sebep olduğunu bilseniz keşke. .. örneğin kızamik olduğunda hastalığı geçirdikten sonra virüsün vücutta kalarak SSPE’ye sebep olması gibi”, demişsiniz..
Cümleyi şöyle değiştirsek tıbben daha doğru olur mu acaba?
“Bazı bulaşıcı hastalıkların, kötü yaşam koşullarına sahip, yetersiz beslenen ve bağışıklık sistemi zayıf bir kısım çocukta ne gibi komplikasyonlara sebep olduğunu bilseniz keşke …”
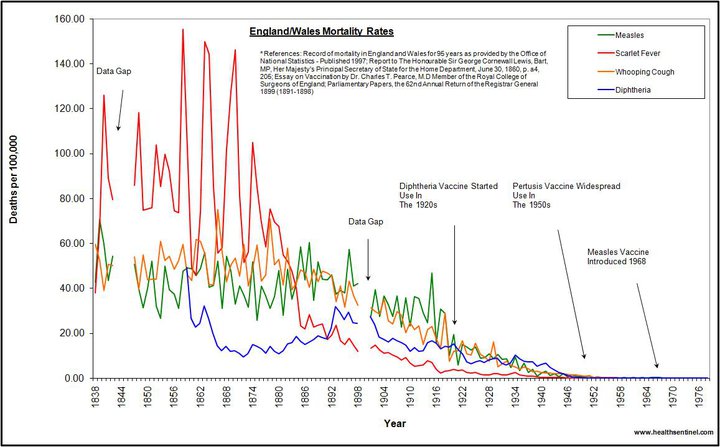
Kızamığa bağlı SSPE vakalarının görülme sıklığı kitle aşılaması başlamadan önce Amerika’da milyonda 1’lerle ifade edilirken bu oranın kızamık aşılamalarına başilandıktan sonra arttığı bilim tıp dünyasında bilinen ama ifade edilmeyen gerçekler arasında değil mi?
Bakın mesela, 1996’da Viroloji Arşivi adlı tıp gergisinde yayınlanan bir makaleden alıntı:
“Since the introduction of measles vaccines, vaccine-associated SSPE has increased in the USA. Therefore, we should pay attention to SSPE after inoculation with measles vaccine, despite the decrease in the incidence of [wild] measles.”Halsey N.Risk of subacute sclerosing panencephalitis from measles vaccination. Pediatr Infect Dis J. 1990 Nov;9(11):857-8. No abstract available.PMID: 2263442; UI: 91088240.”
Doğal kızamık virüsü ile kızamık enfeksiyonu büyük oranda azalmış olmasına rağmen eskisine oranla aynı oranda hatta daha fazla SSPE vakasıyla karşılaşılmasını nasıl açıklamalıyız sizce?
Türkiye’den de tekli kızamık aşılarından sonra Güneydoğu’da görülen yüzlerce SSPE vakasının üstünün örtüldüğünü, yok sayıldığını, aşıyı zorunlu tutan (ki kanunen aslında zorunlu değildir) devletin, neden olduğu bu korkunç hastalıkla ilgili hiçbir sorumluluk almamasını, ailelere hiçbir yardımda bulunulmamasını nasıl değerlendirmek gerekir?
Türkiye’deki çocuk hastalıkları dergisinde yayınlanan olgu sunumlarına ve epidemiyolojik değerlendirmelere baktığınızda, SSPE tanılı çocukların %70’inin aşılı olduğunu ve son 10 yılda TR’de SSPE görülme yaşının da öne kaydığını görüyoruz.
Şimdi, elimizdeki bu bilgiyi bir başka yabancı yayınla birleştirelim isterseniz ki tablo netleşsin:
“The most striking feature of the data is the rapid decline in SSPE incidence. Corresponding to this decrease is an increase in the proportion of cases following measles vaccination. There also is a shorter incubation period for SSPE following vaccination than after measles infection. (Dyken PR, Cunningham SC, Ward LC.: Changing character of subacute sclerosing panencephalitis in the United States.Pediatr Neurol. 1991 Mar-Apr;7(2):151./Dyken PR: Neuroprogressive disease of post-infectious origin: a review of a resurging subacute sclerosing panencephalitis (SSPE).,Ment Retard Dev Disabil Res Rev 2001;7(3):217-25 )”
SSPE vaka sayısındaki ani düşüşle beraber bir yandan da kızamık aşılamasından sonra başgösteren SSPE olgu sayısı artıyor. Kızamık enfeksiyonuna göre aşılama sonrası görülen SSPE’nin inkübasyon süreci daha kısa!
Artık aşılı nesillerin bebekleri maalesef anneler çocuklukların oldukları aşının “koruyucu” etkisini çoktan yitirmiş olduklarından, SSPE için riskli evre olan 1 yaş altında enfeksiyona tamamen açıklar. 1 yaş altında ve/veya tam 12. ayda vurulan modifiye edilmiş canlı kızamık virüsünün SSPE’ye yol açmayacağını garanti edebilir miyiz? Doğal yoldan fulminan kızamık geçirip virüsü tamamen vücuttan temizleyemeyen bebek, bu modifiye, ancak kızamığa yol açtığı IOM 2011 raporunda açıkça yazan aşı virüsünden subklinik veya atipik kızamık kapamaz mı? Yanıt, kesinlikle evet!
Sizce kızamığı normal geçirme yaşı olan 5-6 yaşlarında bırakalım sağlıklı çocuklarımız bu bir zamanların en çok görülen hafif hastalığını geçirip ömür boyu bağışıklık kazansın ve anneler ilk 1 sene ve hatta sonrasında, gerek plasental koruma gerekse emzirmek suretiyle pasif koruma sağlasın mı bebeklerine, yoksa aşılı ama artık çoktan koruyucu olduğu sanılan antikorlarını yitirmiş genç anneler ve bebekleri kızamığa ve komplikasyonlarına tamamen açık bir şekilde risk altında mı yaşasınlar?
Ne dersiniz?
Mar 4, 2013 | Kızamık, SAĞLIK TERÖRİZMİ
Aşağıdaki metin, immünolog Tetyana Obukhanych‘in Melanie’s Marvelous Measles adlı çocuk kitabı hakkındaki bilimsel değerlendirmesidir.
“Melanie’nin Harikulade Kızamığı” diye çevirebileceğimiz çocuklar için yazılmış öykü kitabında hastalığa değişik bir bakış açısıyla yaklaşılınca kurulu medikal düzen tarafından eleştiri yağmuruna tutulmuş ve kitapta anlatılanların bilimsel açıdan hatalı ve hatta tehlikeli olduğu yönünde görüş bildirilmiş.
İmmünolog Obukhanych de kitapta anlatılanların bilimsel açıdan yanlış olup olmadığını değerlendirmiş.
Kitabın öyküsü şu şekilde:
- okul çağındaki aşılı iki çocuk kızamık kapar;
- çocuklardaki kızamığın seyri, hastalığı kapmadan önceki günlük beslenme alışkanlıklarının niteliğini yansıtmaktadır;
- ailesi düzgün beslenmenin öneminin idrakında ve büyük çocuklarında meydana gelen aşı reaksiyonu dolayısıyla küçüğünü, yani kendisini aşılatmamış bir aileye mensup aşısız arkadaşları ise yukarıda bahsi geçen hasta arkadaşını ziyaret etmesine rağmen hastalığı kapmaz;
- kitapta kızamığın önlenmesi ve hastalıktan hızlı iyileşme sağlanması için A vitamini içeren sebzeler önerilmektedir;
- kızamığın çocuklukta geçirilmesi ve atlatılmasının, kazandırdığı bağışıklık açısından faydalı olduğu belirtilmektedir.
Peki aşılıyken hastalığı geçirmek mümkün mü?
Öyküde geçtiği gibi aşılı kişilerin gerçek hayatta da kızamık geçirebileceğini Dr. Obukhanych şöyle açıklıyor:
Hayvanlar üzerinde yürütülen immünolojik çalışmalar ile kızamık ve diğer enfeksiyonel hastalıklara ait epidemiyolojik verileri bilmeyenler için bu şaşırtıcı olabilir ancak aşılanma kapsayıcılığı oldukça yüksek bölgelerde, önerilen tüm aşı dozlarını almış kişilerin %20 ila %80‘ine varan oranlarda kızamık (1-3) ve diğer hastalıkların (4-7) salgınları görülmüştür.
Tam doz aşısını olmuş kişilerde bu denli yüksek oranda hastalık oluşumunun nedeni rastlantısal olarak aşının tutmadığı münferit vakalarla karşılaşılması değil, her türlü aşı için geçerli olmak üzere hedeflenen hastalığa karşı aşının öngörülebilir olarak ancak kısıtlı bir süreliğine koruma sağlayabilecek olmasındandır.
Hayvanlarda yapılan çalışmalarda inaktive virüslerin (ki çoğu aşı attenüe (zayıflatılmış) veya inaktive edilmiş (öldürülmüş) virüslerden yapılmaktadır) ancak kısa süreli koruma sağlayabildiği (alınan serumda virüsü nötralize edici antikor bulunduğu) görülmüştür.
Bunun aksine, deney hayvanlarına tam potansa sahip doğal virüs (yani virüsün gerçek hayatta doğada karşılaşılacağımız hali) verildiğinde, virüs nötralizasyon testleri ile serumda uzun süreli koruma kapasitesi bulunduğu tespit edilmiştir (8).
Bu bulgular bize aşılı bir kimsenin, aşının sağladığı kısa süreli koruyuculuk geçer geçmez kızamık veya herhangi başka bir viral hastalık etmeniyle karşılaştığında hastalığa yakalanabileceğini gösteriyor.
Bunun karşısında ise doğal virüsle temas sonrası geliştirilecek kalıcı bağışıklık var. İşte bu nokta Melanie’nin Harikulade Kızamığı kitabında çok iyi işlenmiş.
Bu bizi ikinci soruya getiriyor.
Şayet kızamığa karşı aşılama sadece kısa süreli koruma sağlıyor ve (kitapta doğru şekilde anlatıldığı gibi) aşılanmış çocuklar yine de hastalığı kapabiliyorsa, acaba A vitamininin hastalığın şiddetini modüle etmede bir rolü olabilir mi?
A Vitamini (retinoidler), interferon adlı vücudun doğal anti-viral proteinlerinin vazgeçilmez partneridir(9). Interferon, bağışıklık sistemimizin makrofaj* adlı hücrelerince vücutta bir virüs tespit edilir edilmez birkaç saat içinde üretilir(10).
*MAKROFAJ: Makrofajlar (Yunanca: “büyük-yiyiciler”) dokularda bulunan patojenlerin, ölü gözelerin, hücresel kalıntıların ve vücuttaki yabancı maddelerin yutulmasından sorumlu hücrelerdir. Makrofajlar doğuştan bağışıklık sisteminin bir bölümüdürler. Makrofajların ana görevi patojenlerin ve ölü dokuların ortadan kaldırılmasıdır
Interferonun bilinen anti-viral işlevlerinden biri de diğer hücrelere moleküler sinyaller göndermek yoluyla virüs girişine dayanıklı hale gelmelerini sağlamaktır.
Ancak interferonun bu mesajı hücrelere ve aynı zamanda da nöronlara ancak ve ancak A vitamini mevcutsa iletilebilmektedir.
Viral bir enfeksiyonun seyrinin modüle edilmesinde interferon salgılayıcısı makrofajların kritik rolü bir deneyle de gösterilmiş, bunun için makrofajdan arındırılmış farelere, normalde insan ve hayvanlarda hastalık tehlikesi oluşturmayacak veziküler stomatitis virüsü verilmiş. Ancak makrofajsız farelerde virüs sinir sistemini istila ederek ölmelerine yol açmış (11).
Bu deneyden anlıyoruz ki, madem interferonun rolü, viral bir enfeksiyonda hastalığın subklinik (klinik belirtiler vermeden veya oluşturmadan) veya ölümcül seyredip seyretmeyeceğini belirleyen önemli bir faktördür, o halde virüsle temas anında vücutta A vitamini eksikliği olması interferonun düzgün işlev görmesini engelleyecek ve kızamık veya herhangi başka bir viral hastalığın seyrini olumsuz etkileyecektir(12).
Bu aynı zamanda, şayet vücutta hastalıkla temastan önce A vitamini eksikliği varsa, bunu hastalık belirtileri ortaya çıktıktan sonra (temastan 2 veya 3 hafta sonra) takviye etmeye çalışmanın hastalığın subklinik veya hafif geçmesine yetmeyeceği anlamına da gelmektedir, çünkü interferonun virüsle temastan hemen sonraki birkaç saat içinde devreye girmesi gerekmektedir.
Yine de, ağır kızamık olgularında A vitamini kullanımı üzerine yapılan plasebo kontrollü klinik deneyler analiz edildiğinde, kızamık teşhisi konulmasını takiben iki gün üstüste yüksek dozda A vitamini alımının krup, genel mortalite ve pnömoniye (zatürre) bağlı mortaliteyi azaltıcı etkiye sahip olduğu görülmektedir (13).
Melanie’nin Harikulade Kızamığı’nda geçen, “Vücudunda bol A vitamini varsa kızamık kapmayacağını ve kızamık olduysan da A vitamini açısından zengin meyve ve sebzeleri yemenin iyleşmene yardımcı olacağını okudum.” cümlesi bilimsel açıdan doğrudur.
Ancak burada belirtilmesi gereken bir şey var ki, meyve ve sebzeler doğrudan A vitamini (retinoidler) değil de daha ziyade beta-karoten içerir, beta-karoten de karaciğerde gerçek A vitaminine dönüştürülür. İnterferonla ortaklaşa anti-viral korumada yukarıda bahsedildiği şekilde doğrudan rolü olan beta-karoten değil, retinoidlerdir. Bu nedenle, vücudun A vitamini rezervlerini doldurmak için meyve ve sebzenin yanısıra günlük diyete yemle beslenmeyen çayırda otlatılan ineklerden elde edilen süt/tereyağı veya iyi kalite ‘morina karaciğer yağı’ (cod liver oil) gibi gerçek A vitamini kaynaklarının eklenmesi gerekebilir.
Son olarak, çocukken geçirilecek kızamığın uzun vadede bizlere sağlayacağı önemli bir fayda var mıdır diye soracak olursak, cevap evettir.
En önemli fayda kızlar (geleceğin anneleri) içindir, zira çocukluklarında geçirmiş oldukları kızamıktan dolayı sahip olacakları kalıcı bağışıklığı hamilelikte plasental yoldan, bebek doğduktan sonra da emzirmek suretiyle çocuklarına pasif bağılıklık transferi yoluyla geçirecektirler.
Çocukluk çağı kızamık aşılaması başlatıldıktan sonra doğmuş ve hastalığı kendi geçirmemiş anne adayları pasif bağışıklık transferinde bulunamazlar. (14, 15). Anneden bu immün korumasını alamayan bebeklerin kızamığa karşı bu denli çaresiz/savunmasız oluşunun nedeni, bağışıklık sistemlerinin yüksek düzeyde interferon üretme kapasitesinden yoksun olmasıdır (16).
İşin enteresan yönü, ülkelerinde kitlesel aşılama uygulamasına geçilmesinden onyıllar sonra dünyaya gelmiş bebeklerin, ortadan kaldırılmaya yüztutmuş hastalık sporadik olarak (dışarıdan gelen olgularla) baş gösterdiğinde kızamığa yakalanma şansı, çocuklukta kızamık enfeksiyonu isidansının tutarlı bir şekilde yüksek seyrettiği ve 1 ila 15 yaş arası grubunu da etkilediği ‘aşı öncesi çağ’da doğmuş bebeklere oranla çok daha yüksektir (17). Bunun nedeni ise, kızamığa erken maruz kalınmış olmasına rağmen bu bebeklerin hayatlarının ilk yılı boyunca, emzirilmemiş olsalar bile güçlü maternal immün koruması altında olmalarındandır ve emzirme bu korumayı daha uzatmaktadır. Bugün artık anneden gelen bu doğal koruma birkaç nesildir uygulanan aşılama nedeniyle dünyanın pekçok ülkesinde sistematik olarak yok edilmiştir. Hastalığı komplikasyonsuz geçirip atlatacak sağlıklı çocukların hastalıkla karşılaşması ve kendi çocuğunu ileride korumasını sağlayacak bağışıklığı kazanması engellenmek yoluyla, kızamık geçirmemesi gereken 1 yaş altı bebekler savunmasız bırakılmaktadır. Doğal yoldan kazanılan bağışıklık korunabilmiş olsaydı, bugün olduğu gibi bebeklerde kızamığa bağlı ölümlerden korkmamıza gerek kalmazdı.
“Melanie’nin Harikulade Kızamığı”nda şu sonuca varılıyor: “Çocukların ekseriyası için kızamık geçirmek iyi bir şeydir, pekçok bilge kişi kızamığın vücudu güçlendirdiğine ve olgunlaştırdığına inanmaktadır.”
Bir sonraki neslin en ufaklarında, yani bebeklerde (o yaşta mutlak ölümcül olacak) kızamığın önlenebilmesi için doğal bağışıklığın neden yerinin doldurulamaz ve vazgeçilmez olduğunu anladığımız noktada yukarıdaki cümlenin doğruluğunu da anlamış oluruz. Gerçekten de, tıp ve halk sağlığı yetkililerinin belirttiği gibi kızamık ölümcül olabilmektedir. Bu yargı tamamen doğrudur ve gerçeklere dayanmaktadır. Annelerinin kuşağını kitlesel programlarla aşılamak suretiyle hastalığın küçük bebeklerde daha yaygın hale gelmesine neden olmanın yanısıra, daha büyük çocuklar ve yetişkinlerde hastalık komplikasyonu riskini arttırabilecek birkaç başka faktör daha bulunmaktadır:
a) popülasyonda A vitamini eksikliği taraması yapılmaması ve hertürlü subklinik A vitamini (retinoid) eksikliğinin derhal giderilmesine çalışılmaması;
b) hastalık belirtilerini bastırmak için, özellikle kızamık için sekonder komplikasyonu arttırdığı (18) ve aynı zamanda mevcut bakteriyel bir enfeksiyon varsa bunu azdırdığı (19) bilinen ateş düşürücü ilaçların kullanılması.
Korku içindeki halka üstüne basa basa söylenen “kızamık ölümcül olabilir” cümlesi hakikaten de, immün sistemin düzgün çalışabilmesi için gerekli bireysel ve kuşaklararası şartlar karşılanmadığında veya iyatrojenik** (hekimin tedavi veya müdahalesi sonucu meydana gelen hastalık; herhangi bir hastalık veya bozukluğun tedavisinden doğan patolojik durum) olarak müdahale edildiğinde ‘kendi kendini doğrulayan kehanet‘e dönüşebilir.
Özet olarak, Melanie’nin Harikulade Kızamığı, haliyle çocukların algı düzeyine hitap edecek şekilde basitleştirilmiş ve abartılı tonlar kullanılmış olmasına rağmen aşılama gerçeğini geçerli bir şekilde vermektedir.
Halihazırda sağlığa holistik (bütüncül) bir yaklaşımı seçmiş ebeveynler çocuklarına bağışıklık ve aşılama konseptlerini tanıtmak için bu kitabı kullanabilirler. Ayrıca şayet kitap hiçbir şeyden haberi olmayan ebeveynleri de aşıların hastalıktan korunma garantisi olmadığı gerçeğine uyandırmayı başarıyor ve immün sistemin optimum düzeyde çalışabilmesi için beslenmeye daha fazla dikkat etmelerini sağlıyorsa, işte bu gerçekten de harikulade olurdu.
Yasal Uyarı: Bu değerlendirmede verilen bilimsel bilgiler sadece eğitim ve bilgilendirme amaçlı olup tıbbi öneri amaçlı bilgiler değildir.
Kaynakça:
1. Nkowane, B.M., S.W. Bart, W.A. Orenstein, and M. Baltier. 1987. Measles outbreak in a vaccinated school population: epidemiology, chains of transmission and the role of vaccine failures. Am J Public Health 77:434-438.
2. Boulianne, N., G. De Serres, B. Duval, J.R. Joly, F. Meyer, P. Dery, M. Alary, D. Le Henaff, and N. Theriault. 1991. [Major measles epidemic in the region of Quebec despite a 99% vaccine coverage]. Can J Public Health 82:189-190.
3. De Serres, G., F. Markowski, E. Toth, M. Landry, D. Auger, M. Mercier, P. Belanger, B. Turmel, H. Arruda, N. Boulianne, B.J. Ward, and D.M. Skowronski. 2012. The largest measles epidemic in North America in a decade–Quebec, Canada, 2011: Contribution of susceptibility, serendipity and super-spreading events on elimination. J Infect Dis
4. Lee, B.R., S.L. Feaver, C.A. Miller, C.W. Hedberg, and K.R. Ehresmann. 2004. An elementary school outbreak of varicella attributed to vaccine failure: policy implications. J Infect Dis 190:477-483.
5. Lopez, A.S., D. Guris, L. Zimmerman, L. Gladden, T. Moore, D.T. Haselow, V.N. Loparev, D.S. Schmid, A.O. Jumaan, and S.L. Snow. 2006. One dose of varicella vaccine does not prevent school outbreaks: is it time for a second dose? Pediatrics 117:e1070-1077.
6. Dayan, G.H., M.P. Quinlisk, A.A. Parker, A.E. Barskey, M.L. Harris, J.M. Schwartz, K. Hunt, C.G. Finley, D.P. Leschinsky, A.L. O’Keefe, J. Clayton, L.K. Kightlinger, E.G. Dietle, J. Berg, C.L. Kenyon, S.T. Goldstein, S.K. Stokley, S.B. Redd, P.A. Rota, J. Rota, D. Bi, S.W. Roush, C.B. Bridges, T.A. Santibanez, U. Parashar, W.J. Bellini, and J.F. Seward. 2008. Recent resurgence of mumps in the
United States. N Engl J Med 358:1580-1589.
7. Witt, M.A., P.H. Katz, and D.J. Witt. 2012. Unexpectedly limited durability of immunity following acellular pertussis vaccination in preadolescents in a North American outbreak. Clin Infect Dis 54:1730-1735.
8. Ochsenbein, A.F., D.D. Pinschewer, S. Sierro, E. Horvath, H. Hengartner, and R.M. Zinkernagel. 2000. Protective long-term antibody memory by antigen-driven and T help-dependent differentiation of long-lived memory B cells to short-lived plasma cells independent of secondary lymphoid organs. Proc Natl Acad Sci U S A 97:13263-13268.
9. Trottier, C., M. Colombo, K.K. Mann, W.H. Miller, Jr., and B.J. Ward. 2009. Retinoids inhibit measles virus through a type I IFN-dependent bystander effect. FASEB J 23:3203-3212.
10. Moseman, E.A., M. Iannacone, L. Bosurgi, E. Tonti, N. Chevrier, A. Tumanov, Y.X. Fu, N. Hacohen, and U.H. von Andrian. 2012. B cell maintenance of subcapsular sinus macrophages protects against a fatal viral infection independent of adaptive immunity. Immunity 36:415-426.
11. Iannacone, M., E.A. Moseman, E. Tonti, L. Bosurgi, T. Junt, S.E. Henrickson, S.P. Whelan, L.G. Guidotti, and U.H. von Andrian. 2010. Subcapsular sinus macrophages prevent CNS invasion on peripheral infection with a neurotropic virus. Nature 465:1079-1083.
12. Chen, S., Y. Yang, X. Yan, J. Chen, H. Yu, and W. Wang. 2012. Influence of vitamin A status on the antiviral immunity of children with hand, foot and mouth disease. Clin Nutr 31:543-548.
13. Huiming, Y., W. Chaomin, and M. Meng. 2005. Vitamin A for treating measles in children. Cochrane Database Syst Rev CD001479.
14. Papania, M., A.L. Baughman, S. Lee, J.E. Cheek, W. Atkinson, S.C. Redd, K. Spitalny, L. Finelli, and L. Markowitz. 1999. Increased susceptibility to measles in infants in the United States. Pediatrics 104:e59.
15. Bale, C., M.L. Garly, C. Martins, J. Nielsen, H. Whittle, and P. Aaby. 2011. Risk factors for measles in young infants in an urban African area with high measles vaccination coverage. Pediatr Infect Dis J 30:689-693.
16. Wilson, C.B., J. Westall, L. Johnston, D.B. Lewis, S.K. Dower, and A.R. Alpert.1986. Decreased production of interferon-gamma by human neonatal cells.Intrinsic and regulatory deficiencies. J Clin Invest 77:860-867.
17. Langmuir, A.D., D.A. Henderson, R.E. Serfling, and I.L. Sherman. 1962. The importance of measles as a health problem. Am J Public Health Nations Health 52(2)Suppl:1-4.
18. Ahmady, A.S., and A.R. Samadi. 1981. The adverse effects of antipyretics in measles. Indian Pediatr 18:49-52.
19. Sugimura, T., T. Fujimoto, H. Motoyama, T. Maruoka, S. Korematu, Y. Asakuno, and H. Hayakawa. 1994. Risks of antipyretics in young children with fever due to
infectious disease. Acta Paediatr Jpn 36:375-378.